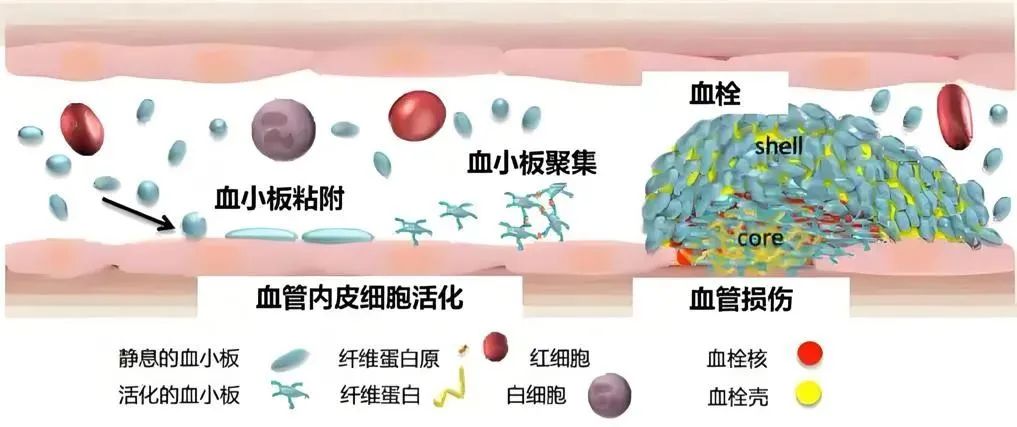
抗血小板药物是心血管科常用药,是预防动脉血栓事件及其复发的基石。当血管受损或出现斑块时,血液中的血小板会聚集形成血栓,也就是“血块”。
如果血栓堵塞了心脏或大脑的重要血管,可能会引发心脏病发作或中风。抗血小板药物的作用在于阻止血小板聚集,从而降低血栓形成的风险。
#1 抗血小板药物的分类和机制
抗血小板药物能够抑制血小板的黏附、聚集及释放,从而阻止动脉粥样硬化血栓的形成,是脑梗死急性期治疗及二级预防的主要治疗用药。
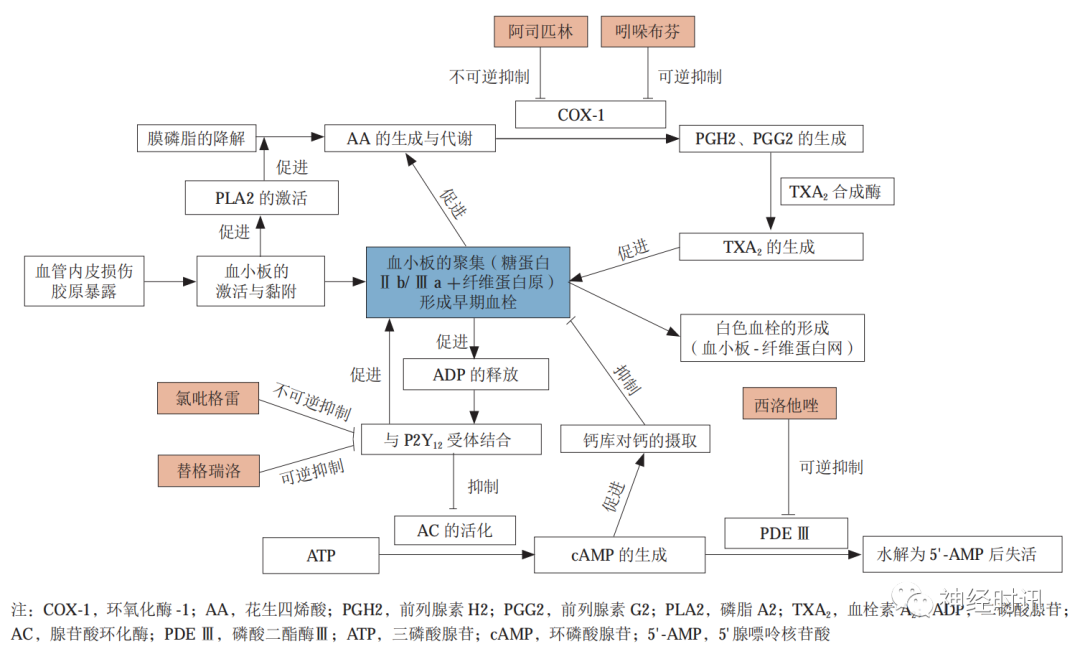
现有的抗血小板药物的作用机制通常是以下几种:
一是阻断第二信使(例如TXA2)的生成;
二是抑制由可溶性激动剂(例如P2Y12、PAR1)激活的受体;
三是阻断纤维蛋白原及其他配体与GPIIb/IIIa的结合。
按照其作用机制,可将抗血小板药物分为以下几类。
| 抗血小板药物分类 | ||
| 类别 | 作用机制 | 代表药物 |
| TXA₂抑制剂 | 阻断环氧化酶 - 花生四烯酸途径,抑制 TXA₂形成 | 阿司匹林 |
| ADP P2Y₁₂受体拮抗剂(包括噻吩吡啶类、环戊三唑嘧啶类) | 拮抗 ADP 诱导的血小板聚集 | 氯吡格雷、普拉格雷、替格瑞洛 |
| GP Ⅱb/Ⅲa 受体拮抗剂 | 拮抗 GP Ⅱb/Ⅲa 受体介导的血小板激活 | 替罗非班 |
| 磷酸二酯酶抑制剂 | 令血小板内 cAMP 浓度上升,抑制 ADP 与 TXA₂介导的血小板聚集 | 双嘧达莫、西洛他唑 |
| 选择性 5 - HT₂受体抑制剂 | 抑制 5 - HT 导致的血小板聚集 | 沙格雷酯 |
不同抗血小板药物作用靶点及机制
#2 抗血小板药物汇总与区别
抗血小板药物在临床上种类丰富,它们通过作用于血小板血栓形成的不同阶段,抑制相关受体或酶,实现抗血小板的效果。
| 抗血小板聚集药 | |||
| 分类 | 药物 | 用法用量 | 注意事项 |
| 抑制环氧化酶合成 | 阿司匹林 | 肠溶片空腹服用,100mg,每日一次;急性冠状动脉综合征急性期负荷 300mg 嚼服 | 急性胃溃疡禁用;诱发哮喘、痛风;≥70 岁慎用;严重肝 / 肾 / 心功能衰竭禁用;术前停药 7~10 天 |
| 吲哚布芬 | 饭后服用,0.1~0.2g,每日两次 | 胃肠道活动性病变慎用;65 岁以上依肾功调整剂量;严重肝功能不全禁用;肌酐清除率<30ml/min 禁用;术前 24h 停药 | |
| P2Y12 受体拮抗剂 | 氯吡格雷 | 口服,75mg,每日一次;急性冠状动脉综合征急性期负荷 300mg | CYP2C19 基因缺陷者疗效降低;肾功能损害慎用;中度肝病慎用;术前 5 天停药 |
| 替格瑞洛 | 口服,90mg,每日两次;急性冠状动脉综合征急性期负荷 180mg | 禁与强效 CYP3A4 抑制剂联用;重度肝功能损害禁用;术前 5 天停药 | |
| 普拉格雷 | 口服,10mg,每日一次;急性冠状动脉综合征急性期负荷 30mg | 禁用于活动性出血、中风患者;不推荐≥75 岁及 CABG 患者;术前 7 天停药 | |
| 其他 | 西洛他唑 | 口服,100mg,每日两次;建议饭前服用或饭后 2 小时,高脂肪餐可增加吸收 | 出血倾向、冠脉狭窄、糖尿病、高血压患者慎用;重度肝 / 肾功能障碍慎用;术前 2~3 天停药 |
| 双嘧达莫 | 口服,25~50mg,每日三次,饭前服用 | 与抗凝 / 抗血小板药合用时注意出血风险;术前 2 天停药 | |
| 贝前列素 | 口服,40μg,每日三次,饭后服用 | 与抗凝 / 抗血小板药合用时注意出血风险;重度肾功能障碍慎用;术前 2 天停药 | |
| 替罗非班 | NSTE-ACS:0.4μg/kg/min 静脉输注 30min,继以 0.1μg/kg/min 持续静脉滴注;PCI:25μg/kg 快速静脉推注(3min 内),继以 0.15μg/kg/min 持续静脉滴注 12~24h(最长 48h) | 出血、血小板减少症;严重肾衰需减量;停药 4~8h 血小板功能恢复 | |
| 依替巴肽 | 静脉推注 180μg/kg,继之 2.0μg/kg/min,治疗总时程可达 72h | 严重高血压(收缩压>200mmHg)禁用;血小板减少症;肾透析患者禁用;停药 4~8h 血小板功能恢复 | |
| 阿司匹林 VS 吲哚布芬 | ||
| 项目 | 阿司匹林 | 吲哚布芬 |
| 化学名称 | 2-(乙酰氨基)苯甲酸 | 2-[4-(1 - 氧代 - 2 - 异吲哚啉基) 苯基] 丁酸 |
| 生物利用度 | 80%~100% | / |
| 血浆蛋白结合率 | 水解后水杨酸:65%~90% | >99% |
| 分布容积 | 10L | 15~161L |
| 半衰期 | 原型: 15~20min;水杨酸盐: 3~10h | 6~8h |
| 达峰时间 | 口服: 5~30min | 2h |
| 代谢 | 可被消化道黏膜、红细胞、关节腔液、血液代谢为有活性的水杨酸盐;水杨酸盐经过肝结合化反应被代谢,代谢可被饱和 | / |
| 排泄 | 尿(75% 为水杨酰胺乙酸,10% 为水杨酸) | 75% 的药物以葡萄糖醛酸结合物形式随尿排泄,部分以原形排出 |
| 妊娠分级 | C | 禁用 |
| 哺乳 | 分泌 | 禁用 |
| 主要不良反应 | 出血、消化道溃疡、过敏、耳鸣 | 消化不良、过敏、出血 |
| 氯吡格雷 VS 替格瑞洛 VS 普拉格雷 | |||
| 项目 | 氯吡格雷 | 替格瑞洛 | 普拉格雷 |
| 化学结构 | 噻吩吡啶类 | 环戊基三唑并嘧啶 | 噻吩吡啶类 |
| 生物利用度 | >50% | 0.36 | 吸收迅速,≥79% |
| 分布容积 | / | 87.5L | 44~48L |
| 半衰期 | 6h | 7~9h | 7h |
| 达峰时间 | 0.75h | 30min~4h | 30min |
| 代谢 | 被 CYP450(主要是 2C19)代谢为活性硫醇衍生物 | 主要经 CYP3A4 代谢,少部分经 CYP3A5 代谢 | 被肠和血清酶水解为无活性的硫代内酯中间体,再经 CYP450(主要是 3A4 和 2B6)氧化为活性代谢物 |
| 排泄 | 尿 50%;粪便 46% | 粪便 58%;尿 27% | 尿 68%;粪便 27% |
| 妊娠分级 | B | C | B |
| 哺乳 | / | / | / |
| 主要不良反应 | 出血、过敏 | 出血、呼吸困难、尿酸升高、肌酐升高 | 出血、贫血 |
#3 抗血小板药物治疗场景
在临床实践中,抗血小板药物是心血管疾病、脑血管疾病以及外周血管疾病治疗中的重要组成部分。以下是对不同临床场景下抗血小板药物应用方法的总结:
| 抗血小板药物治疗场景 | ||
| 场景 | 用药方案 | |
| 高危 TIA 和轻型卒中 | 发病 4.5h 内非致残性轻型卒中 | 阿司匹林 + 氯吡格雷 |
| 发病 24h 内未溶栓的轻型卒中 / 高复发风险急性非心源性 TIA | 阿司匹林 + 氯吡格雷(21d 后改单抗) | |
| 发病 24h 内高危 TIA / 非心源性轻型卒中 | 替格瑞洛 + 阿司匹林(21d 后改单抗) | |
| 发病 72h 内未溶栓的大动脉粥样硬化轻型卒中 | 阿司匹林 + 氯吡格雷(21d 后改单抗) | |
| 颅内动脉狭窄 | 发病 30d 内伴症状性颅内动脉狭窄的 TIA / 缺血性卒中 | 阿司匹林 + 氯吡格雷(90d 后改单抗) |
| 发病 24h 内非心源性轻型缺血性卒中 / 高危 TIA 伴同侧颅内动脉轻度以上狭窄 | 替格瑞洛 + 阿司匹林(30d 后改单抗) | |
| 伴症状性颅内外动脉狭窄 / 合并≥2 个危险因素 | 阿司匹林 / 氯吡格雷 + 西洛他唑 | |
| 动脉源性脑卒中 | 发病 7d 内,症状性颅内外大动脉狭窄 | 双抗 7d |
| 主动脉弓源性脑卒中 | 发病 6 个月内,TIA / 非致残性脑梗死 / 周围动脉栓塞合并主动脉弓斑块 | 双抗≤90d 后改单抗 |
| 合并急性冠状动脉综合征 | 阿司匹林 + 氯吡格雷 | |
| 缺血性卒中(阿司匹林抵抗) | 阿司匹林 + 氯吡格雷(3~7d 后改单抗) | |
| 合并心房颤动 | 阿司匹林 + 氯吡格雷 / 单抗 | |
| 血管内治疗(AIS 成形或取栓后内皮损伤反复闭塞 / 动脉粥样硬化性颅内动脉狭窄) | 替罗非班 | |
| 超过 24h 的急性非心源性轻型卒中 | 双抗治疗 | |
| 腔隙性缺血性卒中 | 长期单抗治疗 | |
| 重症或大面积脑梗死 | 抗血小板治疗 | |
| 小动脉闭塞性进展型 AIS | 替罗非班 | |
| 血管内治疗 | 替罗非班 | |
| 静脉溶栓后 24h 内 | 替罗非班 | |
抗血小板治疗是血管的“终身守护者”,然而在使用过程中需要时刻权衡血栓风险与出血风险,以维持动态平衡。
遵循“三不”原则至关重要:一是不要擅自停用医生所开具的药物;二是不要随意调整药物剂量;三是不要因药物可能出现的副作用而过度恐慌。



 微信扫一扫打赏
微信扫一扫打赏 支付宝扫一扫打赏
支付宝扫一扫打赏



评论列表()